Le « craquement » articulaire n’est pas la cause du soulagement, mais la signature sonore d’un « reset » neurologique profond qui libère les tensions.
- Le fameux « crac » est le bruit d’une bulle de gaz qui se forme dans l’articulation (tribonucléation), et non un os qui se déplace.
- Le soulagement instantané provient d’un réflexe nerveux qui relâche le muscle, déclenché par la vitesse de la manipulation.
- L’efficacité d’une séance ne se mesure pas au nombre de craquements, mais à l’amélioration de la mobilité et à la diminution de la douleur.
Recommandation : Cherchez un praticien qui se concentre sur la restauration de votre fonction, et non sur l’obtention d’un « crac » à tout prix.
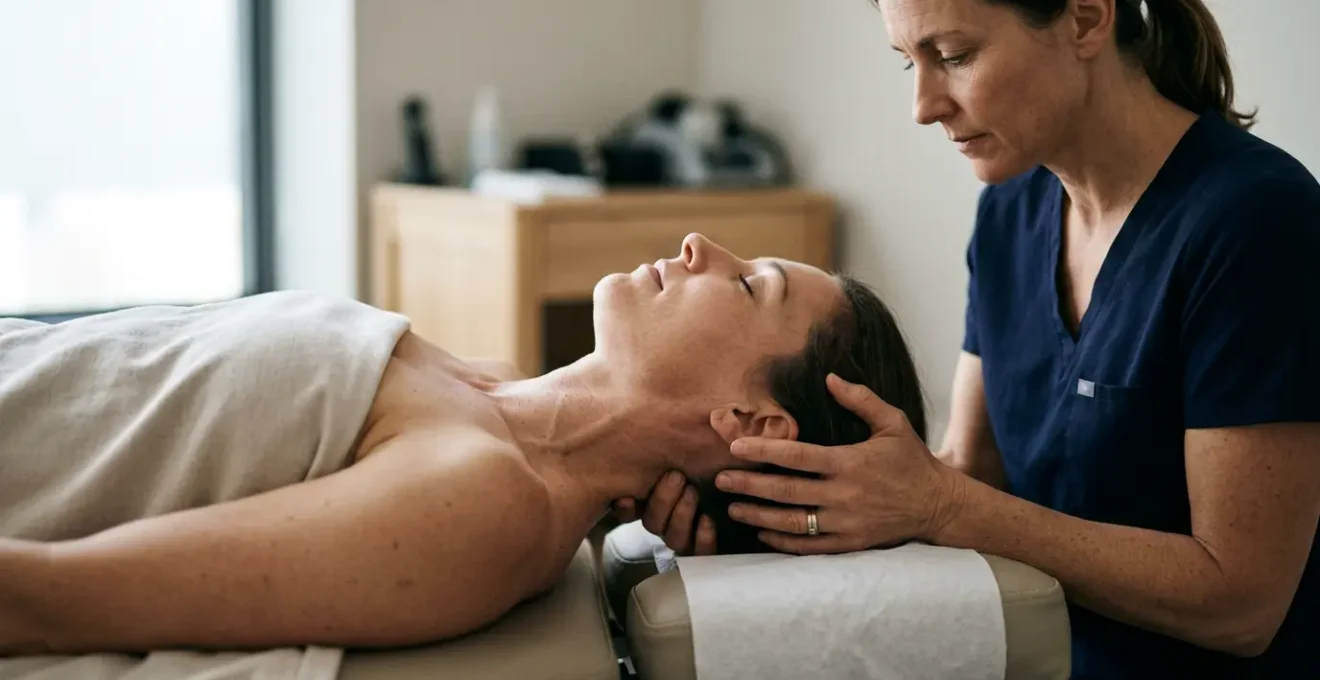
Ce son sec, parfois impressionnant, qui accompagne une manipulation vertébrale : le « crac ». Pour certains, c’est le signal rassurant que « quelque chose s’est remis en place ». Pour d’autres, une source d’appréhension, évoquant l’image d’un os qui casse ou qui frotte. Cette sensation de libération quasi immédiate qui suit intrigue et questionne. Les explications communes, souvent simplistes, parlent d’une « vertèbre déplacée » ou d’une « bulle d’air qui éclate ». Si ces images sont parlantes, elles masquent une réalité biomécanique et neurologique bien plus fascinante.
La vérité est que le soulagement ressenti n’est pas directement causé par le bruit. Ce dernier n’est qu’un effet de bord, le témoin acoustique d’un phénomène bien plus profond. Mais alors, si le son n’est pas l’acteur principal, quel est le mécanisme secret qui opère en une fraction de seconde pour dénouer des tensions installées depuis des jours ? La clé ne se trouve pas dans le bruit lui-même, mais dans la manière dont le cerveau et les muscles réagissent à une manipulation précise et rapide. L’enjeu est de comprendre ce puissant « reset » neurophysiologique.
Cet article plonge au cœur de la technique HVLA (Haute Vélocité, Basse Amplitude) pour démystifier ce phénomène. Nous allons décomposer le processus, des causes physiques du son aux véritables raisons neurologiques du soulagement, pour vous permettre de mieux comprendre ce qui se passe réellement sur la table de manipulation.
Sommaire : Comprendre la science du craquement articulaire
- Pourquoi le « crac » n’est-il pas un os qui frotte mais une bulle de gaz ?
- Ostéoporose et craquements : quels sont les risques réels pour une femme de 70 ans ?
- Technique structurelle ou fonctionnelle : laquelle choisir si vous êtes crispé ?
- L’erreur de se faire « craquer » le dos soi-même tous les jours (et pourquoi ça empire)
- Quand le « trust » permet-il de resetter le tonus musculaire instantanément ?
- L’erreur de croire qu’il faut que « ça craque » pour que ce soit efficace
- Ostéopathe ou Chiropracteur : qui consulter pour un torticolis aigu ?
- Troubles Musculo-Squelettiques (TMS) : comment régler votre poste de travail pour sauver votre dos ?
Pourquoi le « crac » n’est-il pas un os qui frotte mais une bulle de gaz ?
Contrairement à la croyance populaire tenace, le « crac » audible lors d’une manipulation n’est en aucun cas le bruit de deux os qui s’entrechoquent ou se « remettent en place ». La véritable explication est un phénomène physique fascinant appelé tribonucléation ou cavitation. Pour le comprendre, il faut visualiser une articulation synoviale, comme celles de la colonne vertébrale ou des doigts. Ces articulations sont des capsules étanches remplies d’un liquide lubrifiant, le liquide synovial, qui contient des gaz dissous (principalement du dioxyde de carbone).
Lorsqu’un ostéopathe applique une impulsion rapide et de faible amplitude (le « trust »), il augmente très brièvement le volume de la capsule articulaire. Cette décompression soudaine fait chuter la pression à l’intérieur du liquide synovial. Les gaz dissous n’ont alors d’autre choix que de se transformer rapidement en une bulle, ou une cavité gazeuse. C’est la formation quasi instantanée de cette bulle qui produit le son sec et net que nous entendons. Des études par imagerie ont confirmé ce mécanisme. En effet, selon une étude récente sur la tribonucléation, l’observation par IRM dynamique montre clairement une cavité se former au moment exact du son. Une fois la bulle formée, il faut environ 20 à 30 minutes pour que les gaz se redissolvent dans le liquide, expliquant pourquoi on ne peut pas faire « craquer » la même articulation plusieurs fois de suite.
Le craquement n’est donc pas le but de la manœuvre, mais une conséquence physique, un simple effet de bord acoustique qui témoigne d’un changement de pression rapide au sein de l’articulation.
Ostéoporose et craquements : quels sont les risques réels pour une femme de 70 ans ?
L’une des préoccupations légitimes, notamment chez les seniors et particulièrement les femmes ménopausées, concerne le risque lié aux manipulations vertébrales en cas de fragilité osseuse comme l’ostéoporose. Il est crucial de le dire clairement : les techniques HVLA sont formellement contre-indiquées en cas d’ostéoporose avérée ou sévère. Un os fragilisé ne supporterait pas l’impulsion rapide, même de faible amplitude, et le risque de fracture de fragilité serait bien réel.
Cependant, il faut aussi dédramatiser et contextualiser le risque dans la population générale. Pour un patient sans pathologie osseuse sous-jacente, les manipulations réalisées par un professionnel formé sont extrêmement sûres. Les statistiques montrent un risque d’accident vasculaire cérébral suite à une manipulation cervicale d’environ 1 cas pour 1 million de manipulations. Ce risque est donc exceptionnellement faible. Le rôle du praticien est justement d’évaluer, via un interrogatoire et des tests spécifiques, l’absence de contre-indications avant de proposer une technique structurelle. Pour une personne de 70 ans sans ostéoporose diagnostiquée mais avec une potentielle ostéopénie (baisse de densité osseuse), le praticien optera systématiquement pour des techniques douces et fonctionnelles, sans « trust », pour garantir une sécurité absolue.
Checklist de sécurité avant une manipulation HVLA
- Vérifiez l’absence d’ostéoporose sévère, idéalement via une ostéodensitométrie si vous êtes une personne à risque.
- Signalez tout antécédent de fracture vertébrale dite « de fragilité » (causée par un traumatisme minime).
- Informez votre praticien de toute pathologie tumorale ou infectieuse active ou passée au niveau du rachis.
- Discutez avec votre praticien pour privilégier des techniques douces si votre densité osseuse est connue pour être limite.
- En France, pour une manipulation cervicale par un ostéopathe non-médecin, assurez-vous d’avoir un certificat de non contre-indication de votre médecin traitant.
La clé est un dialogue transparent avec le thérapeute, qui doit adapter sa pratique à l’état de santé et à l’âge de chaque patient.
Technique structurelle ou fonctionnelle : laquelle choisir si vous êtes crispé ?
En ostéopathie, le « craquement » est associé à une famille de techniques dites « structurelles », dont la plus connue est la HVLA. Mais il existe un autre grand versant de la pratique : les techniques « fonctionnelles ». Le choix entre les deux dépend de nombreux facteurs : la nature du blocage, l’état du patient, et bien sûr, ses préférences. Pour une personne très crispée ou tendue, la question se pose légitimement : faut-il une action rapide et directe ou une approche plus progressive ?
Comme le visuel ci-dessus le suggère, l’intention derrière le geste est radicalement différente. La technique structurelle (HVLA) est rapide, précise et de courte amplitude. Elle vise à surmonter une barrière motrice pour restaurer la mobilité d’une articulation bloquée. Elle est souvent privilégiée pour des blocages aigus, comme un lumbago ou un torticolis soudain. La technique fonctionnelle, à l’inverse, est lente, douce et utilise de plus grandes amplitudes. Le praticien accompagne le tissu dans la direction où il est le moins tendu, jusqu’à trouver un point d’équilibre qui permet au corps de se relâcher de lui-même. C’est une approche idéale pour les tensions chroniques, le stress, ou chez les patients qui appréhendent les « craquements ».
Le tableau suivant, basé sur une analyse comparative des pratiques ostéopathiques, résume les principales différences pour vous aider à y voir plus clair :
| Critère | Technique Structurelle (HVLA) | Technique Fonctionnelle |
|---|---|---|
| Vitesse | Haute vélocité (rapide) | Lente et progressive |
| Amplitude | Basse amplitude | Grande amplitude |
| Sensation | Impulsion brève, peut craquer | Étirement doux, sans bruit |
| Indication | Blocage aigu, lumbago | Tensions chroniques, stress |
| Durée d’effet | Soulagement immédiat | Amélioration progressive |
Pour une personne crispée, une approche fonctionnelle peut d’abord être utilisée pour préparer les tissus et diminuer l’appréhension, avant d’envisager, si nécessaire et avec l’accord du patient, une technique structurelle ciblée.
L’erreur de se faire « craquer » le dos soi-même tous les jours (et pourquoi ça empire)
Qui n’a jamais ressenti le besoin de se cambrer sur sa chaise de bureau ou de se pencher pour obtenir ce « crac » satisfaisant au milieu du dos ? Si ce geste procure un soulagement fugace, le répéter quotidiennement est une erreur qui peut entretenir, voire aggraver, le problème de fond. L’explication réside dans la différence entre une articulation hypomobile (celle qui est réellement « bloquée ») et une articulation hypermobile (celle qui bouge trop pour compenser).
Lorsque vous vous faites « craquer » vous-même, sans la précision d’un diagnostic et d’un geste thérapeutique, vous mobilisez presque toujours la zone la plus facile à faire bouger, c’est-à-dire une vertèbre déjà mobile, voire hypermobile. La véritable restriction, la zone hypomobile, reste quant à elle intacte. Vous créez ainsi un cercle vicieux : le soulagement est de courte durée car la cause du problème n’est pas traitée. La tension revient rapidement, vous incitant à vous « craquer » de nouveau, renforçant ainsi l’hypermobilité de la zone compensatrice et négligeant le blocage primaire.
Cette habitude peut, à long terme, créer une instabilité articulaire. Le Dr Jérôme Ouellet, spécialiste en médecine sportive, résume parfaitement ce paradoxe, comme il l’a expliqué à Radio-Canada Sports :
L’auto-craquement soulage en mobilisant une zone déjà mobile, laissant la vraie zone de blocage intacte, ce qui provoque un retour rapide de la tension.
– Dr Jérôme Ouellet, Radio-Canada Sports – Médecine sportive
La différence fondamentale avec une manipulation professionnelle est la spécificité. Le praticien identifie et cible précisément l’articulation hypomobile pour lui redonner du mouvement, ce qu’il est impossible de faire soi-même.
Quand le « trust » permet-il de resetter le tonus musculaire instantanément ?
Nous avons établi que le « crac » est un effet de bord. Alors, d’où vient ce sentiment de soulagement puissant et immédiat ? La réponse est purement neurologique. Le véritable pouvoir de la technique HVLA réside dans sa capacité à déclencher un « reset » neurophysiologique du système de contrôle musculaire.
Autour de chaque articulation, des capteurs microscopiques appelés propriocepteurs (notamment les fuseaux neuromusculaires) informent en permanence le cerveau de la position et de la tension des muscles. En cas de blocage ou de douleur, ces capteurs peuvent s’emballer et envoyer des signaux de contraction excessive, créant un spasme musculaire protecteur qui entretient le blocage. Le « trust » ostéopathique est une impulsion si rapide et de si faible amplitude qu’elle prend de court ce système de surveillance. L’étirement bref et soudain des muscles profonds autour de l’articulation envoie une information neurologique massive et inhabituelle au système nerveux central. En réponse à ce signal puissant, le cerveau déclenche un réflexe inhibiteur (le réflexe myotatique inverse) qui ordonne au muscle de se relâcher instantanément.
C’est ce « reset » du tonus musculaire qui procure la sensation de libération et de gain d’amplitude. Le muscle cesse de maintenir l’articulation en restriction, la mobilité est restaurée, et la douleur diminue. L’efficacité de ce mécanisme a été mesurée, notamment pour les douleurs lombaires où une étude a montré une réduction de la douleur lombaire après 2 séances de l’ordre de 30% selon des travaux menés au CHU de Lyon en janvier 2024. Le « crac » n’est que le témoin sonore que le praticien a atteint la vitesse nécessaire pour déclencher ce réflexe salvateur.
L’objectif n’est donc pas de faire du bruit, mais de générer un stimulus neurologique suffisamment puissant pour reprogrammer la commande musculaire locale.
L’erreur de croire qu’il faut que « ça craque » pour que ce soit efficace
L’association « craquement = réussite » est si ancrée dans l’imaginaire collectif que de nombreux patients sont déçus si une séance se termine sans le moindre son. C’est pourtant une erreur de jugement fondamentale sur l’efficacité d’un traitement ostéopathique. Le but final n’est jamais de produire un bruit, mais de restaurer la mobilité, de diminuer la douleur et d’améliorer la fonction globale du corps.
Comme nous l’avons vu, le son dépend d’un phénomène physique de cavitation qui ne se produit pas systématiquement, même si la manipulation est techniquement parfaite et a atteint son objectif neurologique. Plusieurs facteurs peuvent l’influencer : la composition du liquide synovial, la tension des tissus environnants, ou simplement la morphologie du patient. Un « trust » peut être parfaitement efficace, déclencher le « reset » musculaire et restaurer la mobilité, tout en restant complètement silencieux. L’équipe du blog spécialisé Oostéo le rappelle clairement :
Le bruit de craquement n’est pas un gage de réussite ou de libération de l’articulation. Certains thrusts efficaces peuvent rester silencieux.
– Équipe éditoriale Oostéo, Blog Oostéo – Ostéopathie Structurelle
À l’inverse, un craquement obtenu sans un diagnostic précis et une intention thérapeutique claire n’a aucune valeur. Se focaliser sur le bruit, c’est confondre le symptôme et la cause, le spectacle et le résultat. Un bon praticien évalue le succès de sa manœuvre non pas au son, mais aux tests de mobilité qu’il effectue avant et après son geste. Le véritable indicateur de réussite est le gain d’amplitude et le soulagement rapporté par le patient.
Faire confiance au praticien et à son évaluation objective de la mobilité est bien plus important que de tendre l’oreille en attendant un « crac ».
Ostéopathe ou Chiropracteur : qui consulter pour un torticolis aigu ?
Face à un torticolis bloquant, la question du bon interlocuteur se pose souvent. Ostéopathe ? Chiropracteur ? Les deux professions sont reconnues pour leur approche manuelle des troubles fonctionnels, mais leurs philosophies et champs d’action historiques présentent des nuances. En France, le paysage est dominé par les ostéopathes, avec environ 32 500 ostéopathes recensés en France en 2023, ce qui en fait souvent le premier réflexe pour les patients.
Historiquement, la chiropraxie s’est concentrée sur la colonne vertébrale (« le rachis ») et ses liens avec le système nerveux, considérant que de nombreux maux proviennent de « subluxations » vertébrales. Leurs techniques de manipulation, appelées « ajustements », sont souvent de type HVLA. L’ostéopathie, quant à elle, a été fondée sur une approche plus « holistique » ou globale du corps, considérant l’interrelation de toutes ses structures (muscles, articulations, viscères, crâne). Un ostéopathe pourra donc utiliser des techniques structurelles de type HVLA, mais aussi une large palette de techniques fonctionnelles, tissulaires ou viscérales.
Pour un torticolis aigu, les deux professions sont compétentes pour proposer une manipulation visant à lever le blocage articulaire et le spasme musculaire. Le choix dépendra souvent de la sensibilité du patient et de l’accessibilité des praticiens. Aujourd’hui, les frontières s’estompent : de nombreux ostéopathes ont une pratique très centrée sur le structurel, et de nombreux chiropracteurs intègrent des approches plus globales. L’essentiel n’est pas tant le titre du praticien que la qualité de sa formation, son expérience et sa capacité à poser un diagnostic d’exclusion pour écarter toute pathologie nécessitant un avis médical urgent.
La meilleure approche est de choisir un thérapeute recommandé, avec qui vous vous sentez en confiance et qui prend le temps de vous expliquer sa démarche.
À retenir
- Le son « crac » est dû à la formation d’une bulle de gaz dans l’articulation (phénomène de cavitation), et non à un os qui se déplace ou frotte.
- Le soulagement immédiat n’est pas causé par le bruit, mais par un « reset » neurologique qui relâche la tension musculaire de manière réflexe.
- La pratique de l’auto-craquement est contre-productive, car elle tend à mobiliser les zones déjà mobiles et non la véritable source du blocage.
Troubles Musculo-Squelettiques (TMS) : comment régler votre poste de travail pour sauver votre dos ?
Les manipulations ostéopathiques sont très efficaces pour soulager les douleurs aiguës, mais elles ne traitent que la conséquence. Pour une solution durable, il est impératif d’agir sur la cause, et dans de très nombreux cas, celle-ci se trouve dans notre environnement quotidien : le poste de travail. Les mauvaises postures maintenues pendant des heures sont une source majeure de Troubles Musculo-Squelettiques (TMS), dont les lombalgies et cervicalgies sont les plus fréquentes. Si l’ostéopathie apporte un soulagement notable, avec 68% des patients qui constatent un effet positif dès la 2e séance, la prévention par l’ergonomie est le meilleur investissement pour votre dos.
Régler correctement son poste de travail ne demande pas de matériel coûteux, mais quelques ajustements de bon sens. Voici les points essentiels à vérifier pour « sauver » votre dos :
- La hauteur de l’écran : Le haut de votre moniteur doit être au niveau de vos yeux. Si vous travaillez sur un ordinateur portable, utilisez un support pour le surélever et branchez un clavier externe. Cela évite de pencher la tête en avant et de créer des tensions cervicales.
- Le siège : Vos pieds doivent être à plat sur le sol (ou sur un repose-pieds) et vos genoux à un angle d’environ 90°. Le dossier doit soutenir la courbe naturelle de votre bas du dos (le creux lombaire). Utilisez un petit coussin si nécessaire.
- La position du clavier et de la souris : Ils doivent être assez proches de vous pour que vos avant-bras soient détendus et vos coudes proches du corps, formant un angle de 90°.
- Faire des pauses actives : La meilleure posture est celle que l’on ne garde pas. Levez-vous au moins toutes les heures, marchez quelques pas, étirez-vous. Cela permet de relancer la circulation et d’éviter que les tensions ne s’installent.
En adoptant ces réflexes simples, vous passez d’une approche curative à une approche préventive, garantissant la santé de votre dos sur le long terme.
Questions fréquentes sur les techniques HVLA et le craquement
Faut-il un certificat médical pour une manipulation cervicale ?
Oui, pour un ostéopathe non-médecin en France, un certificat de non contre-indication établi par un médecin est obligatoire pour réaliser une manipulation du rachis cervical, conformément au Décret n° 2007-435.
Quelle est la différence de formation entre les deux professions ?
En France, la formation en ostéopathie a été standardisée et exige un minimum de 4800 heures d’enseignement depuis 2022. Elle est basée sur une approche holistique du corps, considérant l’ensemble de ses systèmes (articulaire, musculaire, viscéral, etc.).
Les manipulations sont-elles remboursées ?
Ni l’ostéopathie ni la chiropraxie ne sont remboursées par la Sécurité Sociale en France. Cependant, la plupart des mutuelles et complémentaires santé proposent des forfaits annuels pour le remboursement partiel ou total de plusieurs séances. Il est conseillé de vérifier les conditions de votre contrat.